FK情報館
「エース訪問看護ステーション新所沢」の紹介
今日は当ステーションを紹介したいと思います。

エース薬局新所沢に接して訪問看護ステーションがあります。
調剤の他に一般市販薬や日用品などあり、店内の買い物をしながら介護のこと相談に来られる方もいらっしゃいました。看護スタッフ不在の際もございますので、店内スタッフにお声かけください。
◇利用したい方へ
訪問看護を利用するに当たっては年齢に関係なくすべての方が対象です。医療保険での訪問か介護保険での訪問かは、病名や年齢によって違います。また、かかりつけ医師の指示書というものが必要になりますので近くの訪問看護ステーションへお尋ね下さい。
◇訪問看護に興味がある看護師の方へ
当ステーションは基本電動自転車を使い訪問しています。
月火水木金、9時から18時が営業時間で18時から翌日までオンコール体制です。
利用者の方が電話で看護師と相談ができ、必要時緊急訪問します。
看護師の皆さんにとってどんなイメージでしょうか?
今は3人で電話当番をしているので月10回位の電話当番体制です。
電話は例えば11月で3回呼ばれており、たまたま一人一回ずつでした。内容は看取りや転倒でした。看護師は自宅で待機をしています。待機手当が出ています。電話がないことがほとんどです。訪問が必要と判断したときは訪問し、残業手当が出ます。私は子育てをしながらしてきたので夜勤をするより楽でした。通常の勤務は、ほとんど残業はありません。
仕事だけでは息がつまるので私は子供も大きくなったのでヨガに行っています。週2回は行きたいと思っています。プライベートも充実してこそ仕事も順調と考えています。ということで有給も消化するようにしています。子育て中の主婦が多いのでお互い様で助けあっています。
ステーション内で勉強会もしています。12月は協和発酵キリン株式会社の方を呼んでフェントステープについて教えて頂きました。看護師・理学療法士・薬剤師で聞いています。ケアカンファレンスすることもあります。同じ会社に多職種がいるというのもメリットだと思っています。薬剤師も訪問に出ておりいずれは栄養士も訪問に出られるようにと考えています。是非興味がある方は見学に来てください。お待ちしています。
エース訪問看護ステーション 新所沢 小菅 美和
終末期の選択例
今はどこも具合が悪くないから病院にかかっていないし、介護保険も申請してないけど具合悪くなったらどうすればいいの?入院はしたくないけど。

こんな風に思っている方、沢山いますよね。
具合が悪くなったら、まずは一度、病院・クリニックで受診してください。
介護保険申請してなくても訪問看護は受けられます。
訪問看護は介護保険持っていない方には週3回まで訪問を受けられます。
そして状態や病名によっては毎日訪問を受けることが出来ます。

今回はこんな方の話しさせて頂きます。
80代で、至って健康、老人会にも参加されていて、ご本人にはかかりつけのクリニックがありませんが、奥様にはあるという方の話です。
その方は、ある日急に歩けなくなり御飯が食べられなくなりました。奥様はすぐに良くなると思ってたようですが、3日たっても良くなりません。慌てて奥様はご自身が診てもらっているクリニックに相談に行きました。医師は元々往診をされていた方で本当はかかりつけの人しか往診しないのですが奥様をずっと診てこられたので「診察が終わったら診に行くね」と言ってくれたそうです。医師が訪問するとぐったりしている姿にびっくりして慌てて点滴を行ったそうです。
そしてその後、医師から当ステーションに連絡が入りました。「すぐに訪問行けますか?奥様一人で介護無理みたいなので訪問して色々教えてあげて。それとしばらく点滴必要な様子です。」先生に通常の訪問看護の指示書と特別指示書を書いてもらい訪問しました。
体を拭き奥様にオムツの変え方を説明しました。医師がしていった点滴も終わり抜針しました。翌日も点滴の指示がありましたので明日も訪問しますと伝えると「もうどうしようかと思った。私一人じゃ何もできないと思って。看護師さんが毎日来てくれるなら安心です」
と話してくれました。すぐにケアマネジャーさんも来てくれ介護保険も申請することとなりました。
病院に行ったことがないので今回のことは何が原因かはわかりません。でもこんなことって結構あります。
3日間点滴をしましたが、回復の兆しはありませんでした。しかし話は出来る様になりました。まずは奥様に回復の見込みはないことを説明し最期をどこで過ごさせてあげたいかを聞きました。すると色紙を見せてくれました。そこには「夫婦仲良く我が家で過ごし寿命がきたならポックリとその時が来るまで・・・・」と書かれていました。私は思わず言葉を詰まらせ「もう話し合っていたのですね」と声をかけました。70代の時に夫婦で話し合い文字にされていました。本人にも確認し今も同じ気持ちである事が分かりました。医師に意向を伝えました。
訪問看護師が午前に入り体を拭き点滴をする。夕方ヘルパーさんが来てオムツ交換をしてくれるという生活パターンが出来ました。子供さん方も空いている時間に来てくれ家で最期まで過ごすということも承知してくれました。一時ご飯や好きなおかずも食べられるようになり一か月後自宅で永眠されました。
この方の場合とても良い医師とつながりがありました。ケアマネジャーさんもすぐに動いてくれヘルパーさんもすぐ入ってくれました。皆さんの地域でこのような形がうまくいくとは限りませんので健康診断を同じ医師に診てもらい、つながっておくということも大切かと思います。また、いざという時訪問してくれる医師かどうかは訪問看護師が知っていることが多いので相談してみるのも一つかと思います。そして大切なのは最期どうしたいか是非健康な時から夫婦で、家族で、友達同士話し合っておいてください。今回の方のように急に具合が悪くなることは珍しくないと私は感じています。もちろん状況でも人の気持ちは変わるので何回も話し合ってください。周りの人が助かります。最期どんなふうにしてあげても満足に思えない方も多いのです。その時に本人が決めたことだからこれで良かったと亡くなったとき思えると残った者は納得できるように思います。
エース訪問看護ステーション
新所沢 所長 小菅 美和
最期は自宅で・・・
一人で住んでいるけど最期まで家に居られるの?

こんな嘆きをよく耳にします。
答えは「大丈夫です。」
しかし本人の覚悟は必要です。
もしかすると最期の瞬間は一人かもしれません。
必要な時に訪問してくれる医師と定期的に来てくれる看護師、ヘルパーそしてそのプランを立ててくれるケアマネジャーを探しましょう。
こんな事例がありますので紹介いたします。
その方は独身でした。癌になり、当然のように兄弟は施設を探し、入所の手続きをとりました。しかし本人は家に帰りたいという思いが強く、ケアマネジャーが何度も施設に行き、調整してくれました。そして念願の家に帰ってきました。しかし訪問診療・訪問看護で伺っても血圧測定など拒否し、怖い顔をしていました。何度か訪問するとやっと話をしてくれ、病院で十分な説明がされていなかったという思いがあり医療不信であると話されていました。在宅に関わる医師、看護師は本人の思いを大切にしている旨を話し、どうしたいか伺いました。「とにかく私はこの家にいたいの」ということでした。話をしていくことで打ち解け、デイサービスにも行けるようになり、表情も明るくなりました。

そして余命の半年もすぎ、自宅で永眠されました。最期は朝ヘルパーが訪問したときに息を引き取り、電話をもらい、訪問看護師が訪問して医師が死亡確認しています。ヘルパーは自宅での看取りは初めての経験だったようです。看取りに至るまでの経過、予測される事を訪問看護師から伝え、状況や不安なことは連絡ノートを使って情報交換し、皆が同じ方向を向いて関わっていけるようにしています。医師や看護師だけでも看取りはできません。その方に関わっている皆で協力して思いを大切にしたいと考えています。
まずは最寄りのステーションに相談してみてください。
きっとあなたの思いをわかってくれるステーションが見つかると思います。
エース訪問看護ステーション
新所沢 所長 小菅 美和
緑町薬局にて東さんの『気軽な手話講座』開催!

先日、所沢市にある緑町薬局にて手話講座が行われました。この手話講座を始めたきっかけは、緑町薬局に新しく入社された聴覚障害をもつ東さんとのコミュニケーションからでした。話をするのも、話を聴くのも寄り添って丁寧に時間をかけて行わなければ、勘違いおよび思い込み等で調剤ミスにもつながり、一大事になってしまうからです。
また、こうした手話講座を行うことで、聴覚障害をお持ちの外来患者様にも、手話で薬の内容を説明し、より薬への理解が深まると感じた事も手話講座を始めたきっかけの一つです。
今まで筆談でしか通じなかったことが、手話によって、より早く、より親密に会話が出来ると、今回の手話講座を通じて実感できました。
緑町薬局 川浪 明子
緑町薬局 東さんにインタビュー

入社のきっかけは?
子育てと両立できるように自宅から近い、ドラッグストアもできる企業で視野を広げたいと思いました。さらに障害があっても自分の力を最大限生かしたい気持ちが強く、実際にお会いしてオープンな姿勢が感じられたところを選びました。実際に勤め始め、薬局を数年離れている間にジェネリック薬が普及し、知識も薄れてしまっていたことに愕然としています。今、上司や先輩に指導していただきながら、改めて調剤薬局の仕事の面白さ、やりがいを発見しているところです。
ドラッグストアや調剤薬局を幅広く手がけているため、社内で看護師や栄養士他多様な職種と連携して施設や在宅訪問もでき、薬局内で完結せず地域の方ひとりひとりの顔をみて貢献できる会社だと感じています。私も薬局で調剤をすすめるだけでなく、手話を生かして聴覚障害のある患者様に服薬指導ができるよう薬剤師として幅広い知識を身につけていきたいです。
~2018年診療報酬・介護報酬改定対策セミナー(ダブル改定に備えた医療機関の経営戦略)~
先日、スズケンが主催する「2018年診療報酬・介護報酬改定対策セミナー」に参加してきました。
今回の主題としてはダブル改定に備えた社会福祉法人の経営戦略とのことで直接的なものではありませんでしたが2025年の医療・介護需要、そして統計に基づいた2018年改定の方向性についてお話がありました。
現在、国においては、社会保障費の低減等を目的として、施設から在宅への流れを推進し、そのための報酬改定による誘導(サブアキュート機能を高めたい報酬設定に)や医療と介護の連携、地域単位でのケア等を進めています。2025年は人口のボリュームゾーンである団塊の世代が、要介護になる確率が高まる後期高齢者(75歳以上)に移行してくる年。それにより後期高齢者数が2015年(約1600万人)の約4割増に達し、社会保障関係費・介護費用の圧迫や専門職不足による国家予算のパンクが予想されることは周知の事実であり、それに向けて2018年は医療・介護・障害者の垣根がなくなり一体的な共生型サービスの提供が必要となる時代に入っていくとのことです。

『効率的かつ質の高い医療提供体制の構築』と『地域包括ケアシステムの構築』が求められてきますが病院では高度急性期、急性期病床数の減少から回復期リハ・在宅へのシフト(院内病床の再編)、介護連携の推進が始まり(病院が地域包括ケア支援事業戦略として有老・サ高住を複合経営する?)、在宅が当たり前の価値観になる時代がやってきます。
その他、医療介護需要において首都圏は2030年付近がピークアウトではありますが、地方ではすでにピークアウトをむかえ2025年以降は地方から都市部へ医療機関が進出してくることも予想されるとのこと。自法人共に合併、統合が始まり社会保障費を捻出するための薬価・報酬減の施策、需要推計は薬局だけではなく医療機関側にも大きな影響があり、まさに時代の転換期に入っているのだなと実感しました。
講演では、統計から推測することとして、国は高齢者の定義を変え介護保険の支出を抑える、QOL→QDLで医療費を抑える、看取りは自宅、60歳以上の健康診断は自己負担になるのでは?、尊厳死の価値観、小規模型多機能ホームが増える等のお話のほか、ファシリティマネジメントの実例やHPに情報を掲載することの重要性についてのお話がありました。
この研修を通じて、医療・介護の向かう方向性として、ひとつに病院が老人ホーム、施設を複合経営し包括していく時代(医療と介護ではなく「医療介護」)が到来する、多職種への理解と協力体制の構築(医療と福祉の融合)に向けた新しい価値観を持たなければならない、それを理解し薬局側としてもKPIに準じた提供体制の構築、在宅・地域包括連携が重要であり、在宅訪問・残薬解消などの対人業務を行うための専門性+コミュニケーション能力を企業としても個人としても培っていかなければならないと感じました。
エース薬局新所沢店 大熊 桂人
かかりつけ薬剤師・薬局に係る評価指標について
今年の3月および6月に行なわれた厚生労働省の医薬品医療機器制度部会において、かかりつけ薬剤師・薬局に係る評価指標においてKPI(重要業績評価指標)が盛り込まれました。
これらの評価指標が設定された背景には、近年医薬分業率が70%に達し、院外処方がほとんどの医療機関において定着してきましたが、院外処方は院内処方にくらべ患者自己負担が高くなり、その負担した金額分のメリットが見えづらいという指摘が財務省や利用患者からあった為です。
その為、厚生労働省は『患者の為の薬局ビジョン』を策定し、すべての薬局が2025年までにかかりつけ薬局としての機能を持つという目標を実現するために、全国的に把握すべきKPIとして具体的に4項目が設定されました。
かかりつけ機能を持った薬局数を把握する指標(KPI)の具体的な4項目
| ① | 服薬情報の一元的・継続的把握の指標として、電子版お薬手帳や電子薬歴などのICT(情報通信技術)を導入している薬局数 |
|---|---|
| ② | 24時間対応・在宅対応に関する指標として、在宅業務を過去1年間に平均月1回以上実施した薬局数 |
| ③ | 医療機関などとの連携に関する指標として、健康サポート薬局研修を修了した薬剤師を配置しており、その薬剤師が地域ケア会議等の地域の多職種が参加する会議に少なくとも過去1年間に1回出席している薬局数 |
| ④ | 薬学的管理・指導の取組みを評価できる指標として、医師に対して患者の服薬情報等を示す文書を過去1年間に平均月1回提供した実績がある薬局数 |
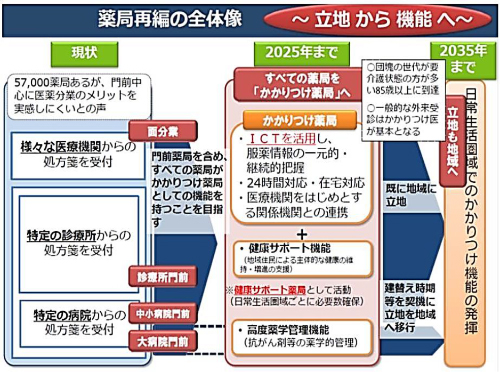
今回の医薬品医療機器制度部会において、KPIとして4項目設定されましたが、KPIとして見送られた案もいくつかありました。その中には、医薬品安全対策の指標として、副作用報告の実施やヒヤリ・ハット事例収集の取組みの有無。地域医療連携体制の指標として、退院時カンファレンスへの参加体制の有無や医師への受診勧奨に関する情報提供体制への有無なども案として上がりました。今回これらの案は見送られましたが、今後かかりつけ機能を果たしていく為に、KPIの項目として追加されていく事が予想されます。
今回かかりつけ機能を果たす為にKPIの設定が厚生労働省主導で行われましたが、KPIだけでなく個々に対応した、かかりつけ機能を果たしていく事が、今後薬局及び薬剤師に求められているという事を感じました。
エース薬局上藤沢店
吉川 保雄
リハビリ情報「学会演題発表」
こんにちは。今回は平成29年11月11日に行われた「日本ノルディックウォーク学会倉敷大会」のレポートとともにお話を進めたいと思います。
今週の某週刊誌に、住み慣れた自宅で生活を続けるには・・といったような内容の特集がございました。
こんなシンプルな図があったので、まず、ご紹介いたします。
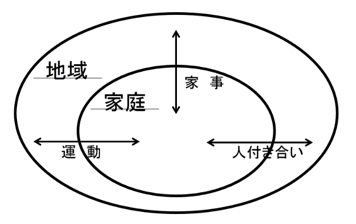
この運動・家事・人付き合いを家庭と地域を跨いでいることがポイントです。
では、この運動どうするのということで近年「ノルディックウォーク」が取り上げられることが多くなって参りました。健康運動やセルフ・メディケーションにおける実手段のご提案です。

リハビリテーションはとても広義な分野になり、様々なところでリハビリの観点が活かされることを願うものです。それと同時に、世の中に理論がないものを探求する、自分なりではありますが、リハビリへのイノベーションもございます。研究には、リハビリテーション病院や、JISS(国立オリンピックセンター)や、国立リハビリテーションセンターのご協力を頂き、なにより、たくさんの先生にご指導いただきました。
今回の学会のタイトルは、「広げようノルディックウォークでロコモーションの輪」で、運動力学・運動整理と疾患別障害別と健康増進の3本に大きく分けて議論が進みます。
医師の方、リハビリ職が中心となって各演題が紹介されました。背骨に着目した方が多い印象です。
当社からの演題は、「小児Nordic Walk Pole 立位における運動イメージ評価例-乳幼児の背部評価と小児リハビリテーション例をもとに-」「Japanese Style Nordic Walk の体幹回旋に伴う非対称性の傾向」「Nordic Walk Japanese style とセルフ・メディケーション第1 報 -QOLの身体的領域を基にした考察-」の3演題となりました。小児の疾患に対する適合、一般成人のポールと身体の動きの関連、健康増進の分野にて報告しています。子どもからご高齢者までの活動に貢献できればと考えます。
最後に株式会社エフケイとしての、リハビリテーション研究実績をご紹介いたします。
<総説>
- 高齢者のノルディック・ウォーク, バイオメカニクス研究vol19no1, p22-26, 2015
- 乳幼児ノルディック・ウォーク‐遊びと歩き‐, Journal of Nordic Walking 2016 no.1, P29
- Nordic walk Japanese Style の定義, Journal of Nordic Walking no.1, P26, 2016
<原著論文>
- ノルディックウォーキングによるトゥクリアランスの改善-ウォーキングの足と膝の機構について-Walking Research.No19, 7-8, 2016
- Nordic walk Japanese Styleの重心移動特性-前額軸・垂直軸上の重心移動量と偏差に速度因子を加えて-, Journal of Nordic Walking no.2, p26, 2016
ノルディック・ウォーキングにおける頭部傾きと頸椎回旋の考察-T-cane 歩行とノルディック・ウォーキングの比較-, Journal of Nordic Walking no.3, p20, 2017
<症例報告>
- 右変形性膝関節症人工関節置換術後及び左大腿骨脛部骨折人工関節置換術、変形性腰椎症受傷症例のノルディック・ポールを用いた姿勢訓練の効果、Journal of Nordic Walking no.3, p27, 2017
<演題発表>
- 歩行発達中の側方バランス代償効果について~乳幼児歩行発達期の自由歩行とノルディック・ウォークの比較~,第19回日本ウォーキング学会大会,東海学園大学,2015
- ウォーキングの膝と足の機構について-ノルディック・ウォークとの比較-,第19回日本ウォーキング学会大会,東海学園大学,2015
- ノルディック・ウォークジャパニーズスタイルのピットフォール~立位訓練用ノルディックポールの開発と効果~,第4回日本ノルディックウォーク学会学術大会,札幌,シンポジウム,2015
- ノルディック・ウォークのストレッサー抑制~即時効果と指導効果の一考~, 第4回 日本ノルディックウォーク学会学術大会,札幌,2015
- ノルディックウォーク導入時の促進因子の考察, 第4回日本ノルディックウォーク学会学術大会, 札幌, 2015
- 制動型ノルディック・ウォークの回旋が生み出す力-膝と足の連動-, 第4回日本ノルディックウォーク学会学術大会, 札幌, 2015
- Nordic Walk Japanese Styleの重心移動特性-前額軸・垂直軸の重心移動量と偏差に速度因子を加えて-, 第5回日本ノルディックウォーク学会学術大会, 大阪, 2016
- Nordic Walk Japanese Styleと普通歩行の比較-歩容の逆振り子モデル化を用いて-, 第5回日本ノルディックウォーク学会学術大会, 大阪, 2016
- Nordic Walk Japanese styleとセルフ・メディケーション第1報 – QOLの身体的領域を基にした考察-, 第6回日本ノルディックウォーク学会学術大会, 倉敷大会, 2017
- Nordic Walk Pole立位における背部非対称性の修正例-乳幼児の背部評価と小児リハビリテーション例をもとに-, 第6回日本ノルディックウォーク学会学術大会, 倉敷大会, 2017
- Japanese Style Nordic Walkの体幹回旋に伴う非対称性の傾向~自由歩行との比較~, 第6回日本ノルディックウォーク学会学術大会, 倉敷大会, 2017
<その他>
- ウォーキンググランドフェスタin金沢「ノルディックウォークのバイオメカニクス」2016
- 第2回パーキンソンコングレス「ノルディックウォーク・デモンストレーション」2017
在宅医療情報「オンラインでの情報交換-絆ネットところ-」
こんにちは。今年なって、在宅医療で各部門の連携がとれるよう、医療専用のソフトを使った情報共有システムが構築されようとしています。

これは全国的な取り組みにおいて、医師会や地域が協力して進めるものです。
在宅での医療では、伺うスタッフの動きが個別になってしまいます。一緒にご自宅に伺うときもありますが・・・
ただ、チーム医療としてより良いものを行うため、医師と看護師、看護師と薬剤師、医師とリハビリ、医師とケアマネージャー等様々な形で、多方向の情報を得られるように開発されています。基本は、在宅医療チームみんなが顔の見える関係になることからスタートです。
在宅医療のチームが集まって、勉強会を行ったり、懇親会を行ったり、コミュニケーションを取りやすくする機会も、非常に増えて参りました。
FAXや電話が主流でしたが、オンラインでのコミュニケ―ションが加わり、伝え方も増えました。ときに、写真や書面も整理されながら伝わります。

埼玉県薬剤師会学術大会への参加
薬剤師によるポリファーマシー対策と多職種連携

先日、さいたま市で行われた埼玉県薬剤師会主催の学術大会に参加して来ました。今回の学術大会では、ここ最近話題になっているポリファーマシーについて取り上げられました。
このポリファーマシーとは、具体的な定義はありませんが、必要以上に多くの薬を処方されていることを指し、高齢者の多くがこの問題を抱えており、特に在宅患者の方の多くに見受けられます。埼玉県は高齢化が全国でも顕著に進んでいるので、埼玉県で働く薬剤師にとっては今後避けられない問題となっていきます。
ポリファーマシーの原因としては、高齢による疾患数の増加、一つの疾患に対する複数薬剤の処方、医者による処方カスケード(服用中の薬剤による有害事象の症状を新たな問題と誤解してその症状に対して薬剤を処方してしまう事)等が挙げられます。
ポリファーマシーの問題としては、腎機能が低下している高齢者にとってポリファーマシーは、新たな薬剤有害事象引き起こしやすい事、またポリファーマシーによる医療費の増大という2つの大きな問題が発生してしまいます。

今後このポリファーマシーの問題解決の担い手として薬剤師の働きが重要になっていきます。具体的に薬剤師に求められることは、処方再設計への提案や、この提案を行うために多職種連携がキーポイントとなっていきます。この処方の再設計を行うためには、患者情報が必要になって来る為、処方箋や服薬指導からの情報入手だけでなく、検査値や疾患名などの情報の共有が必要になっていきます。これらの情報を手に入れる為には、普段からこまめに医者・看護師・ケアマネジャー等の多職種の方々と連絡を取り合い、お互い顔が分かり合っているとスムーズに情報共有がしやすくなるという事でした。
今回の研修で感じた事は、今回取り上げられたポリファーマシーの対策および解決が出来る能力を持つことが、今後かかりつけ薬剤師に必要なことで、その為には薬剤知識の習得だけなく、普段からその地域の職種の方々と連携をしていく事。その連携をしていくために薬局から外に出て、地域ケア会議やサービス担当者会議などにも積極的に参加しなくてはいけない事を、再認識させられました。
エース薬局上藤沢店
吉川 保雄
看護情報「訪問看護ステーション」
こんにちは。今回は病院の看護室とは、少し違う「訪問看護ステーション」の紹介を致します。
訪問看護は、病気や障害を持った方々が住み慣れた「地域」や「ご家庭」で、療養生活を送れるように、看護師やリハビリスタッフ等が直接ご自宅などに訪問します。看護ケアやリハビリテーションを提供し、自立への援助を促し、療養生活を支援するサービスです。
地域のなかでの活動でありますので、病院であれば医局の医師の指示を受けますが、私たちは、地元のクリニックの医師から指示を受けご自宅に伺います。
■患者様一人一人にじっくり看護ケアを行います。ご自宅にお時間を決めて伺います。

■看護師としてチームで動きますので、二人でご自宅に伺うこともあります。連携しながら看護ケアを行います。

■在宅ターミナルケアも対応致します(その人らしい最期を迎えるため、ご意向に沿ったケアを提供しています)

■地域活動とリンクしています。(ドラックストア―内での相談も承ります。癌患者チャリティーイベント参加、地域センターでのクリスマス会参加など地域活動もございました)
■学生とともに学べます(「訪問看護」地域医療について、学生実習受けています)
■ケアカンファレンスをしています(社内薬剤師など多職種を交えて行っています)
■ステーション内勉強会をしています(呼吸機器やお薬の専門の方からも情報を得ています)

